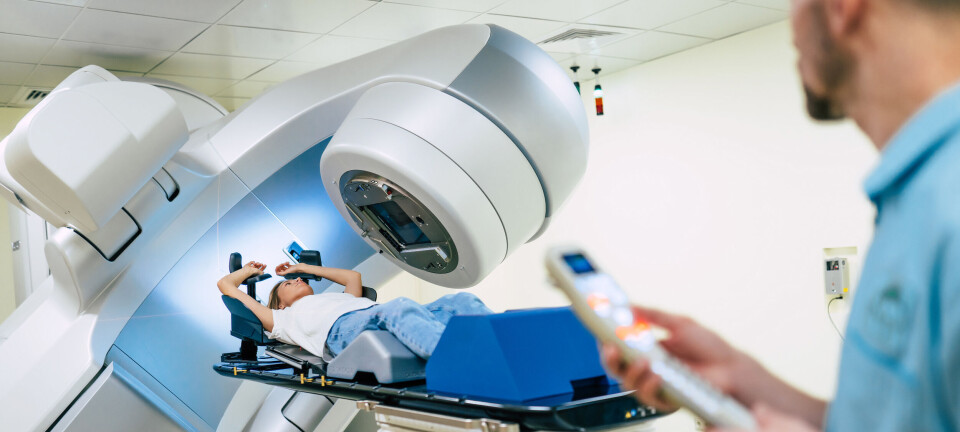
MR-VEILEDET LASERABLASJON I HJERNEN
Første pasient ut i Norge
MR-termografi gjør det nå mulig å bruke laserablasjon i hjernen. En svært presis og lite inngripende metode, som kan brukes ved svulster og epilepsi. Agnes kunne dra hjem fra sykehuset bare to dager etter prosedyren.
En time etter at jeg våknet etter inngrepet, var jeg helt meg selv igjen.
– Hadde noen sagt til meg for 20 år siden da jeg fikk epilepsi-diagnosen, at jeg en dag skulle opereres, så hadde jeg sagt aldri i verden, sier Agnes Solem-Aicher til Hold Pusten.
I november 2020 ble hun imidlertid den første pasienten som ble operert med MR-veiledet laserablasjon i hjernen i Norge. Inngrepet foregikk på Rikshospitalet, det eneste sykehuset i Norge som utfører prosedyren.
– En time etter at jeg våknet etter inngrepet, var jeg helt meg selv igjen, forteller hun.
– Jeg kjente at jeg hadde vondt i ryggen fordi jeg hadde ligget i den samme stillingen lenge, men ellers hadde jeg ingen smerter. Dagen etter inngrepet var hun oppe og gikk, og to dager etterpå pakket hun selv sakene sine og spaserte ned trappen med sekk på ryggen for å dra videre til Spesialsykehuset for epilepsi.
– Jeg hadde blitt fortalt at formen min kom til å være god, men jeg hadde ikke sett for meg at jeg ikke skulle ha noen smerte, sier Solem-Aicher.
Lite invasiv
Lege ved nevrokirurgisk avdeling på Oslo universitetssykehus Ane Eidahl Konglund sier til Hold Pusten at hun synes det er svært lovende at de så langt ser at pasienter kan oppnå det samme resultatet som ved større kirurgi.
– Prosedyren er lite invasiv, og pasientene får to til tre sting etterpå i motsetning til vanlig kirurgi som kan være et stort traume, forteller hun.
– Og det er flott å se at pasientene er i så fin form etterpå.
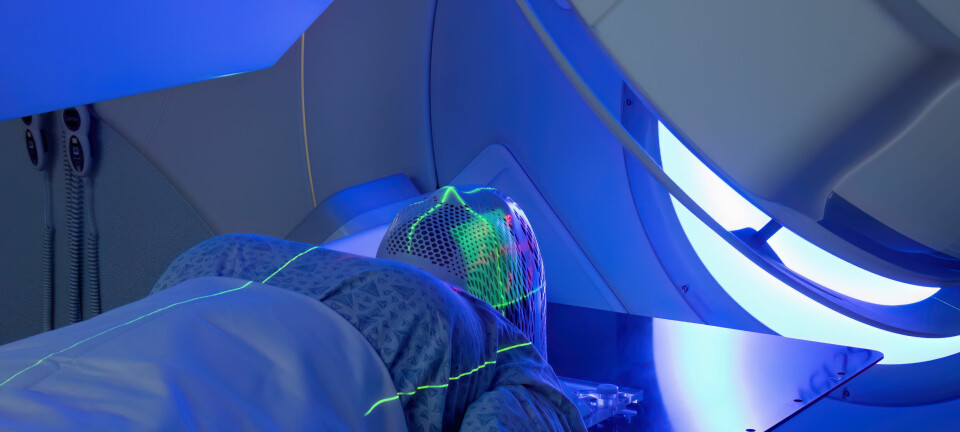
Hun påpeker at den MR-veiledede laserablasjonen er veldig presis, og at lesjonen i hjernen dermed kan være betydelig mindre enn ved åpen kirurgi. Videre forklarer Konglund at metoden, som kalles for Laser Interstitial Thermal Therapy (LITT), består i at de fører en laserprobe stereotaktisk inn i hjernen hvor vev skal fjernes.
– Vi tar en pre- og en intraoperativ CT-undersøkelse for å plassere proben riktig, fortsetter nevrokirurgen.
– Etterpå flyttes pasienten inn i MR-maskinen, hvor vi kjører MR-undersøkelser forløpende. Så aktiveres laser i proben.
– Og når man aktiverer denne, da skapes en temperaturøkning i vevet rundt proben, sier hun.
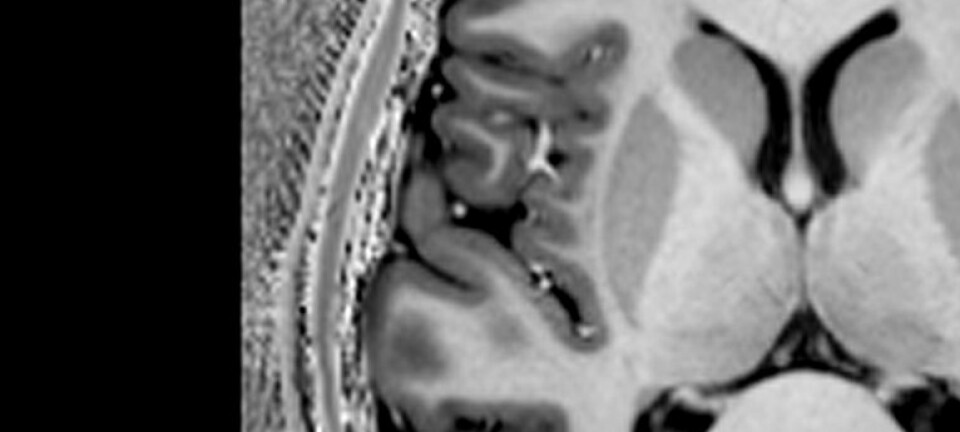
– Man ser dette forløpende på MR, og man får en tegning av vevet rundt proben som varmebehandles. Vevet som ellers ville blitt fjernet ved kirurgi, blir ved denne prosedyren varmeskadet og dør.
– Men før man gjør en permanent lesjon, får man opp et vindu hvor man kan teste ut effekten av ablasjonen, presiserer hun.
– Dette fordi man vet at vevet tåler en viss temperaturøkning før permanent skade inntreffer, og man kan vurdere det radiologiske resultatet uten å gjøre skade.
MR essensielt
Denne laserablasjons-prosedyren blir også brukt i Danmark og Sverige. Ved Universitetssjukhuset i Linkøping utførte de den første MR-veiledede laserablasjonen i hjernen i oktober i fjor.
– Teknikken har eksistert en stund, men den har blitt brukt andre steder i kroppen, mest ved levermetastaser, og ikke i hjernen, sier Per Karlsson, nevrokirurg ved Universitetssjukhuset i Linkøping, til Hold Pusten.
– Den stereotaktiske teknikken for plassering av laserproben er også noe vi har brukt i flere år allerede når vi tar biopsier, eller når vi setter inn elektroder i hjernen hos Parkinson-pasienter.
Karlsson legger til at det som er nytt og som gjør prosedyren så presis og sikker, er at de hele tiden ser og måler temperaturen på vevet ved hjelp av MR-termografi.
– Man får opp et varmekart, og bildene oppdateres hvert sjette sekund, slik at man ser eksakt hvilken temperatur man har i vevet, uttaler han.
– Det kan også legges inn begrensninger hvor apparatet automatisk slås av slik at det ikke gis for høy varme til sensitivt vev rundt der man skal gjøre lesjonen. Mest brukt ved epilepsi I likhet med Konglund påpeker Karlsson at en av de store fordelene med prosedyren er at det er et betydelig mindre inngrep enn når man har åpen kirurgi.
– Det er kun et tre millimeter borehull i skallebeinet som skal sys, og de fleste pasientene kan gå hjem dagen etterpå, sier han.
– En annen stor fordel er at man med denne prosedyren kan operere forandringer man ikke vil eller kan operere med vanlig kirurgi da risikoen ville vært for stor fordi de ligger dypt eller vanskelig til.
Han avklarer videre at det er ganske små vevsforandringer i hjernen som kan behandles med denne MR-veiledede laserablasjons-metoden. Det kan være små svulster, vevsforandringer som kan forårsake ulike former for epilepsi, samt forandringer som kavernøst hemangiom som kan gi blødning, kramper eller epilepsi.
Venter på avklaring
På Rikshospitalet utfører de prosedyren på pasienter med tumor eller epilepsi.
– Men vi har anvendt den mest på epilepsi-pasienter, forteller Konglund.
– Det var der vi så behovet i størst grad, fordi vi hadde pasienter vi måtte sende til utlandet for å få tilsvarende behandling.
Spent på synet
For Solem-Aicher sin del var det først snakk om at hun skulle dra til Spania eller Portugal for å få utført inngrepet.
– Men så kom koronaen, og alt ble utsatt, sier hun.
– Og så fikk jeg beskjed om at operasjonen ble i Norge, men jeg hadde allerede bestemt meg for å prøve dette før jeg fikk tilbudet i Norge, fordi jeg hadde da vært gjennom en SEEG-operasjon, en for-undersøkelse hvor de plasserte 12 elektroder i hodet mitt for å finne utspringet til epilepsi-anfallene. Elektrodene ble overvåket hele døgnet i elleve dager, og hun fikk beskjed etter dette om at hun var kandidat til ablasjons-prosedyren.
– Jeg var også til nevropsykolog for å finne ut hvor språksenteret i hjernen min ligger, fortsetter hun.
– Språk er profesjonen min, så hvis det hadde vist seg at dette ble berørt, så tror jeg ikke jeg ville ha gjort inngrepet. De fant ut at språkområdet hennes ligger i venstre hjernehalvdel, hvilket er vanlig.
– Og under ablasjonen skulle de inn i høyre hjernehalvdel, så det var ikke noe problem, sier hun.
– De måtte riktignok inn bak synsfeltet og ganske dypt, og hadde det vært en vanlig kirurgi, sa de at sannsynligheten for at jeg hadde mistet deler av synsfeltet var meget stor. Synet var likevel noe av det kirurgene var mest bekymret for i forbindelse med ablasjons-inngrepet.
– Så jeg husker kirurgen var veldig fornøyd med at jeg fortsatt hadde fullt synsfelt etterpå, forteller Solem-Aicher.
Konglund sier de har hatt flere pasienter som har hatt svulst eller epilepsi-opphav som ligger ved synsbanen.
– Og her har vi lykkes med å kontrollere svulsten eller epilepsien samtidig som de ikke har fått noen skade på synet, sier legen.
– Så det er kanskje enda mer enn hva vi hadde håpet på.
Fri for anfall
Etter inngrepet har ikke Solem-Aicher hatt anfall.
– Jeg hadde heller ingen anfall et halvt år før inngrepet fordi jeg begynte på nye medisiner, avklarer hun.
– Før det hadde jeg gått med anfall i 20 år som jeg ikke var blitt kvitt med medisiner. At de kanskje hadde funnet en medisin som fungerte, satte et lite spørsmålstegn ved om hun i det hele tatt skulle gjennomføre inngrepet.
– Men den nye medisinen har gjort meg enda mer sløv enn de forrige medisinene, så jeg tenkte at jeg har ingenting å tape, jeg vil prøve å fungere så godt som mulig, sier hun.
– Og etter inngrepet har jeg begynt å trappe ned på medisinen og fortsatt ikke fått anfall.
Skulle anfallene komme tilbake, er hun likevel glad for at hun tok operasjonen.
– For jeg har på en måte gjort det jeg kunne på en skånsom måte, sier hun og legger til:
– Alle som har epilepsi, små svulster eller celleklumper som ligger vanskelig til, burde få muligheten til å bli operert med denne skånsomme metoden.
Kontrast-MR i ettertid
Hun er også veldig fornøyd med oppfølgingen hun har fått, og hun følte seg hele tiden i trygge hender.
– Før operasjonen ble jeg nøye forklart alt de skulle gjøre, forteller hun.
– Blant annet fikk jeg CT-bilder hvor de hadde markert hvor i hjernen de skulle gå inn. Jeg tenker også at det ikke var så dumt å være førstemann som ble operert med denne metoden fordi det var veldig mange som jobbet med dette.
Etter operasjonen i november 2020 har hun også blitt fulgt opp med kontroller og MR-undersøkelser etter én, tre, seks og tolv måneder.
– Hvilke MR-sekvenser som brukes, bestemmer vi sammen med radiolog for hver enkelt pasient, fordi det kommer an på hvilke sekvenser som best viser lesjonene vi er ute etter å ramme, avklarer Konglund.
– Men det er enten T1, T2 eller FLAIR, og så vil vi alltid ta en kontrast-MR etter ablasjonen fordi den viser veldig godt selve lesjonen.
Verdifullt tilskudd
Både Konglund og Karlsson beskriver den MR-veiledede laserablasjonen i hjernen som et verdifullt tilskudd.
– Det er spesielt viktig for en gruppe pasienter som har ganske små vevsforandringer som ligger vanskelig til, eller tumorer som ikke svarer på strålebehandling, poengterer Karlsson.
– Indikasjonene for hvilke pasienter det er aktuelt for, kommer nok til å øke med tiden, men jeg tror ikke dette vil ta over størstedelen av behandlingene vi gir.
Konglund på sin side peker på at de ved Rikshospitalet har et potensial for å bruke metoden mer.
– Fordi det er helt i starten, har vi vært nøye med at det gjøres etter en forskningsprotokoll, og da har vi vært ganske strenge med tanke på hvem vi tilbyr behandlingen, presiserer hun.
– Men etter hvert som vi får mer erfaring, så har vi formodentlig flere pasienter som kan være kandidater, både innen epilepsi og tumorer, men også for andre funksjonsforstyrrelser.
Hun forteller også at det skal etableres en nordisk gruppe for behandlingsmetoden hvor Oslo universitetssykehus skal delta sammen med Rigshospitalet i København og de tre svenske sykehusene som tilbyr behandlingen: Karolinska universitetssjukhuset i Stockholm, Sahlgrenska universitetssjukhuset i Gøteborg og Universitetssjukhuset i Linkøping.
– Våre erfaringer så langt og erfaringer fra USA med ablasjonsbehandling innen nevrokirurgi tilsier at dette er en metode vi kan ta i bruk i større grad enn nå, slår Konglund fast.
post@holdpusten.no